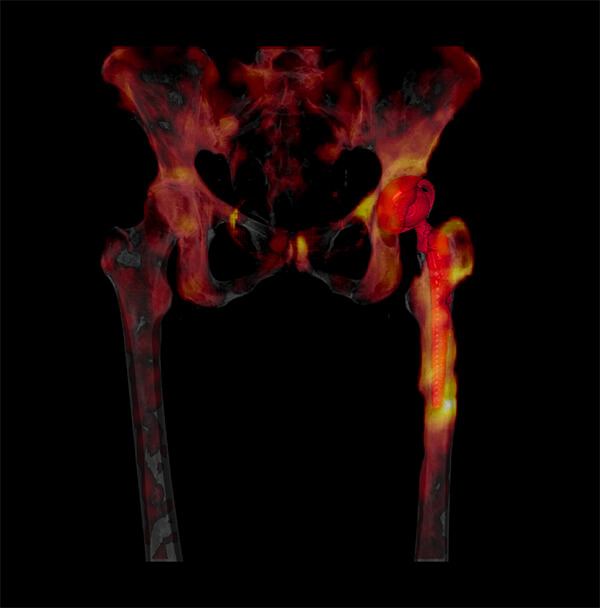
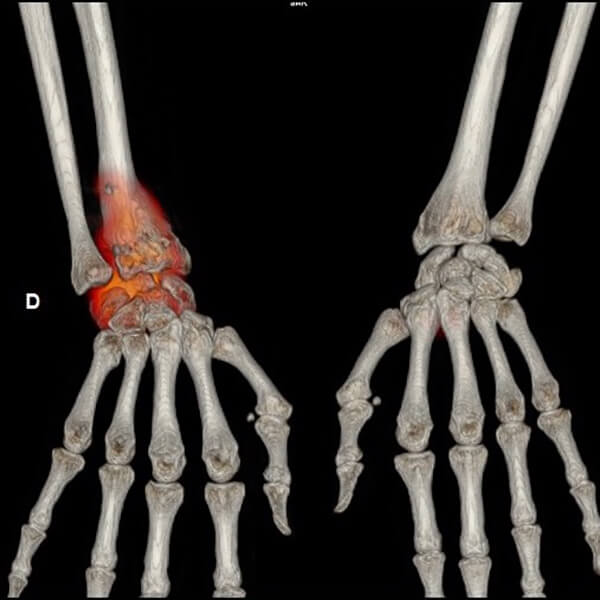
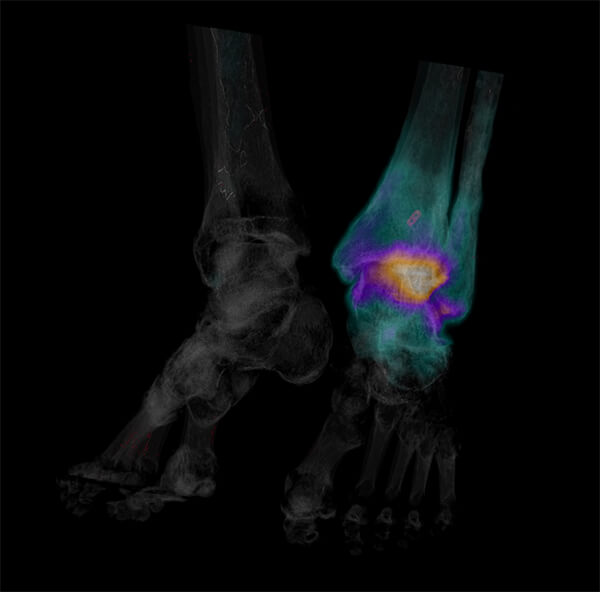
QU’EST-CE QU’UNE SCINTIGRAPHIE OSSEUSE ?
POURQUOI VOTRE MEDECIN A DEMANDÉ UNE SCINTIGRAPHIE OSSEUSE ?
Votre médecin vous a proposé de réaliser une scintigraphie osseuse.
Le but de cet examen est de mettre en évidence des lésions non détectables ou difficilement détectables par d’autres techniques d’imagerie.
La scintigraphie osseuse est un examen au cours duquel un produit faiblement radioactif (traceur radioactif ou radio-traceur ou radio pharmaceutique) est injecté. Cet examen reflète de façon sensible la réaction de l’os à la maladie et permet de visualiser l’ensemble du squelette en un seul examen. Les maladies touchant l’os sont très variables et peuvent être d’origine tumorale (détection de métastases osseuses par exemple), traumatique, rhumatismale ou infectieuse. La scintigraphie permet de mettre en évidence une de ces causes, parfois même avant que ne surviennent les premiers symptômes. Cet examen ne sera réalisé qu’avec votre consentement. C’est un examen qui se déroule en un ou deux temps en fonction de l’indication.

La Scintigraphie Osseuse nécessite-t-elle une préparation particulière ?
Il n’est pas nécessaire d’être à jeun et vous pouvez prendre vos médicaments habituels. En particulier, si vous prenez un traitement contre la douleur, il est essentiel que vous emportiez une dose nécessaire et suffisante à assurer un effet antalgique pour la journée de l’examen scintigraphique.
Consignes pour les femmes enceintes :
Les examens sont habituellement réalisés en l’absence de risque de grossesse mais cette dernière ne constitue qu’une contre-indication relative. Si vous êtes enceinte ou susceptible de l’être, merci de le signaler par avance ou dès votre arrivée dans le service.
La substance qui vous sera injectée en petite quantité n’est pas toxique, ne provoque pas de réaction allergique et est indolore. Vous ne ressentirez aucun malaise après l’injection. Le produit injecté ne rend pas somnolent et vous pourrez conduire. Vous pourrez reprendre normalement votre activité, y compris votre travail. Il ne s’agit pas d’une prise de sang.
Après la fin de l’examen et principalement dans les 3 heures qui suivent, il est recommandé de boire plus que d’habitude afin de favoriser l’élimination du produit.
N’OUBLIEZ PAS D’APPORTER
- Vous devez impérativement vous munir de l’ordonnance rédigée par votre médecin, demandant la scintigraphie osseuse.
- Votre carte vitale et votre attestation mutuelle.
- Vos anciens examens (échographies, scintigraphies, scanners, IRM, précédents TEP),
- Les résultats de la prise de sang (créatininémie) et le produit de contraste iodé s’ils ont été prescrits.
Notre service ne réalise pas les examens pour les jeunes enfants de moins de 8ans.
Comment la scintigraphie osseuse se déroule-t-elle ?
Prévoyez une demi-journée pour réaliser les différentes parties d’une scintigraphie osseuse.
Accueil par l’équipe paramédicale et médicale du service de Médecine Nucléaire.
Injection intra veineuse d’un radiopharmaceutique (diphosphonate marqué au technétium 99m), pouvant être suivie d’une acquisition d’images précoces (clichés de 5 à 10 minutes) . Le produit injecté ne présente pas de risque d’intolérance (absence d’allergie) et l’irradiation induite par cette technique est très faible.
L’acquisition des images a lieu 3 heures après l’injection, laps de temps nécessaire pour que le radiopharmaceutique aille se fixer sur les os. Elles durent de 15 à 30 minutes et peuvent comprendre une acquisition tomoscintigraphique couplée à un scanner. Vous êtes en position allongée sur le dos sur la table d’examen, et vous devez rester immobile en respirant calmement. L’appareil utilisé, appelé gamma-caméra, est constitué de détecteurs positionnés à proximité de votre corps. Il n’y a habituellement pas de problème de claustrophobie.
Nous vous recommandons de boire abondamment (1 litre d’eau) et d’aller régulièrement aux toilettes, afin d’améliorer la qualité des images. Entre l’heure de l’injection et l’heure de l’imagerie, vous êtes libre de vos mouvements et pouvez sortir du service.
Si, pour convenance personnelle, vous restez dans le service de Médecine Nucléaire, une salle d’attente est réservée aux patients injectés. Vous passerez alors environ 4-5 heures dans le service.
Avant la réalisation les images, nous vous demanderons de passer aux toilettes pout vider la vessie. Il ne sera pas nécessaire de vous dévêtir entièrement mais vous devrez retirer les vêtements comportant du métal et les objets métalliques (jean, ceinture, chaîne, montre, pièces de monnaie…).
Les résultats seront disponibles en ligne dans l’heure suivant la fin des images via une interface sécurisée, vous aurez ainsi accès au compte rendu, aux images-clés, au téléchargement des données brutes DICOM ainsi qu’à un viewer 3D vous permettant d visualiser l’examen.
Certains lieux comportent des détecteurs de radioactivité (aéroports, certains postes frontières, CEA…) que vous pouvez déclencher parfois plusieurs heures après l’examen. Un certificat indiquant l’élément radioactif qui vous a été administré peut vous être fourni sur demande.
- Des résultats rapides 100%
Les résultats vous seront remis environ une demi-heure après la fin des images.
Les autres examens que vous aurez apportés et votre carte vitale vous seront rendus en même temps.
Si vous ne pouvez pas attendre, précisez-le aux secrétaires et aux manipulatrices. Vous pourrez partir juste après vérification des images et après avoir récupéré votre carte vitale et vos examens antérieurs auprès des secrétaires.
e023
La FAQ de la Scintigraphie Osseuse
La scintigraphie osseuse nécessite-t-il une préparation particulière ?
Aucune préparation n’est nécessaire, vous pouvez déjeuner normalement avant et après l’examen et prendre vos médicaments habituels.
La Scintigraphie osseuse est-elle dangereuse ?
La quantité de produit administré est extrêmement faible, il n’existe pas de toxicité, les réactions allergiques sont très exceptionnelles. Vous ne sentirez que la piqûre de l’aiguille, comme lors d’une prise de sang. Le produit radio pharmaceutique ne rend pas somnolent et ne gêne pas la conduite d’un véhicule. Ce n’est pas de l’iode.
Y a-t-il des précautions à prendre après la Scintigraphie osseuse?
Vous pouvez reprendre toutes vos activités, y compris votre travail. Vous pouvez boire et manger.
Il est recommandé de boire régulièrement le jour de l’examen afin de favoriser l’élimination urinaire du produit injecté. Le peu de radioactivité qui subsiste après l’examen s’élimine ainsi naturellement. Vous pouvez utiliser les toilettes habituelles en prenant soin de tirer la chasse d’eau et de vous laver les mains après.
Pendant les heures qui suivront votre sortie du service, vous serez susceptibles de délivrer vous-même, à vos proches et votre entourage de très faibles doses de rayonnements qui ne présentent non plus aucun risque.
Certains lieux comportent des détecteurs de radioactivité (aéroports, certains postes frontières, CEA…) que vous pouvez déclencher parfois plusieurs heures après l’examen. Un certificat indiquant l’élément radioactif qui vous a été administré peut vous être fourni sur demande.
Y a-t-il des contre-indications à la Scintigraphie osseuse?
La seule contre-indication à l’examen est la grossesse. Si vous êtes enceinte ou si vous avez un retard de règles, vous devez le signaler au personnel, avant l’injection.
La scintigraphie ne pose par contre aucun problème pour une grossesse débutée après l’examen.
En cas d’allaitement, vous serez avertie s’il faut interrompre l’allaitement et combien de temps.
Quelles sont les interactions avec d'autres médicaments ?
L’examen ne nécessite l’interruption d’aucun traitement.
Quels sont les risques de l’exposition aux rayonnements de la Scintigraphie osseuse ?
Vous ne recevrez qu’une quantité très faible de radioactivité (environ 1 fois la radioactivité naturelle reçue en une année, et 4 fois moins qu’un scanner thoracique). L’irradiation est la même quel que soit le nombre d’images réalisées. A ce faible niveau d’exposition, aucun détriment sur la santé n’a jamais pu être démontré.
Puis-je refuser la Scintigraphie osseuse ?
Oui. Vous êtes totalement libre d’accepter ou de refuser l’examen. Celui-ci ne sera réalisé qu’avec votre consentement éclairé.
Qu’en est-il de mon transport ?
Si vous avez besoin d’un bon de transport, il doit être fait par le médecin prescripteur de l’examen. Notre service délivre uniquement un certificat de passage.
Ce sont les secrétaires qui appelleront la compagnie concernée si votre retour est prévu en VSL ou ambulance.
Les différents examens de
Scintigraphie à Marseille
Scintigraphie myocardique
pour le diagnostic et l’évaluation des pathologies coronariennes..
Scintigraphie osseuse
en orthopédie, rhumatologie, mais aussi en cancérologie pour le diagnostic des métastases.
Scintigraphie thyroïdienne
pour le bilan des hyperthyroidies et des nodules thyroïdiens
Lymphoscintigraphie
Cet examen est demandé par votre chirurgien pour faciliter le repérage du ganglion sentinelle pendant l’opération.
Scintigraphie rénale
pour l’évaluation séparée de la fonction rénale (scintigraphie rénale au DMSA), et dans le diagnostic des syndromes de la jonction (scintigraphie rénale au MAG 3)
Scintigraphie pulmonaire
pour les bilans pré-opératoires et le diagnostic d’embolie pulmonaire
Scintigraphie parathyroïdienne
Depuis janvier 2022, les demandes de scintigraphie parathyroïdienne sont converties en TEP à la Fluorocholine
Scintigraphie DatSCAN
Depuis mars 2022, les demandes de scintigraphie DatSCAN sont converties en TEP à la FluoroDOPA

Hopital privé
La Casamance
33 Bd des Farigoules
13400 Aubagne
04 13 34 05 50
04 91 88 42 84
contact@scinti13.com